『ウェビナー報告日誌 2020「Registrar’s Lecture」編 vol.1 ― 結核の診断と治療 ―』
研修生の先生方が実際に研修中に経験した症例や、日々の診療の中で学んだことを題材にプレゼンテーション形式で発表し、同期の仲間たちと有益な情報を共有し合う『Registrar’s Lecture』。
今月から始まった新しいウェビナーのトップバッターを務めることとなったのは、益田地域医療センター医師会病院で研修中の渡邉先生で、今回は「結核」をテーマに研修中に学んだことを発表されました。
なお、今回のウェビナーには、感染症の専門家であり、ゲネプロの第三期生として研修に参加されていた大野先生もアドバイザーとして参加。実経験に裏打ちされた貴重な情報を、研修生の先生方に共有してくださいました。
今回の渡邉先生による発表のほか、大野先生からのアドバイスについて、一部内容を抜粋して以下にご紹介いたします。
【 胸水の最大前後径(cm) × 100 ml程度 】
備考:
渡邉先生が実際に診た症例の場合、X線写真上で確認された胸水の最大前後径は「5.7cm(57mm)」。
上の公式に当てはめると、5.7(cm)× 100 ml = 「570ml」となるが、実際の検査で判明した胸水の量は「600ml」だったとのこと。
【 臨床および画像的に疑う 】
↓ YES
【 胸水・喀痰を採取 ⇒ 結核菌を検出 】 → YES【 結核として治療 】
↓ No
【 事前確率が高い場合:リンパ球優位、ADA>40U/L 】 → YES【 結核として治療 】
↓ No
【 胸膜生検で陽性 】 → YES【 結核として治療 】
↓ No
【 他の鑑別を行う 】
「朝に一回、三日連続での計三回」が基本。
ちなみに、三連痰検査を行う場合は個室が必要となることから、最近では個室の確保が難しい場合などに、「12時間間隔」で三連痰を行うこともある。
また、寝ている間に飲み込んだ唾液と一緒に胃に流れ込んでいることもあるため、朝一番(朝食前)の胃液を調べると、結構な確率で検出される。
なお、結核性胸膜炎の肺野が正常な患者の誘発喀痰から陽性反応が出ることもあるため、必ず3連痰の提出は必要となる。
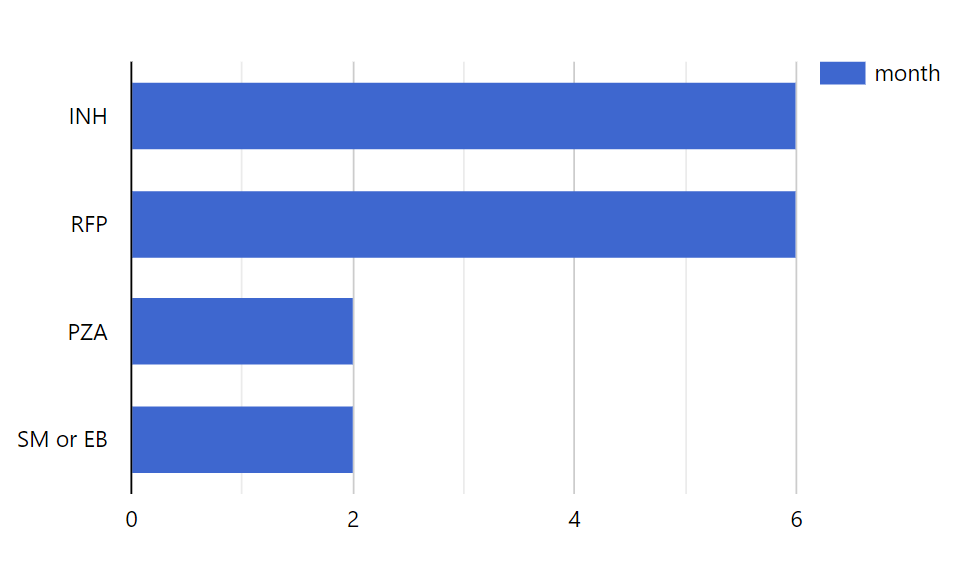
標準治療
【 RIPE(2HREZ) - RI(4HR) 】= 4剤で二ヶ月間のち、2剤で4ヶ月間
結核の治療においては、必ず併用療法を用いる。
自然耐性のある結核菌に対して単剤で使うと、耐性のある菌が増えてしまったりするため、基本的に初期は強化療法を用い、維持期療法へと推移していくのが原則。
備考:
・「2HREZ – 4HR」だと覚えにくい場合、「RIPE(ライプ)- RI(リ)」と覚えると良い。
・「SM or EB」については、薬剤感受性と判明していれば2ヶ月で中止。それ以外では、感受性試験判明または臨床症状改善まで投与する。
・PZA不可の場合のみ、【 2-6HRS(or E)/ 7-3HR 】の基準に従って治療を行う。また、「SM or EB」については、薬剤感受性と判明していれば2~6ヶ月で中止する。
「結核の診断、特に肺外結核は診断が難しい」という前提で望むべき。
結核を見逃す場合に良くあるパターンは、ADAやT-SPOTのようなサロゲートマーカーの結果に診断そのものを引っ張られてしまうケース。
例えば、ADAなどは、炎症によってリンパ球が活性化すると数値が上がるため、結核だけに特異的なものではなく、免疫介在性の胸膜炎(リウマチ性胸膜炎など)も結核と同様のデータを示す。
そのため、一つの結果(数値)だけをもって判断してしまうと、結核を見逃しやすくなってしまう。
また、結核は検査前確率(地域の罹患率)にかなり左右されるため、「元々この人はどの程度、結核になるリスクがあるのか」ということを考慮した上で検査結果を見ないと、最終的に誤った診断を下してしまう可能性が高くなってしまうので、注意が必要。
結局のところ、「X線写真の所見などを含め、様々なデータから総合的に診て、この人は結核の可能性が一番高いだろう」というように診断するしかできない、というのが結核の難しいところだと言える。
今回の症例を診るにあたっては、ほとんど右も左も分からない状態からの出発となり、苦労しながら試行錯誤されたようでしたが、「手探り状態でも挑戦する(したい)のが、へき地医療の魅力だと思う」と、とても前向きな姿勢の渡邉先生。
発表を聞いていた研修生の先生方、発表を行った渡邉先生、そして発表中のサポートとフォローに回った大野先生のそれぞれが、それぞれに学びを得ることのできた時間となったようでした。
The Registrar’s Lecture, one of our regular monthly webinar focusing on mutual information sharing among RGPJ registrars, has been conducted yesterday.
In this webinar, one or two registrars make a presentation about the cases they had actually experienced or anything fruitful they had learned on duty. This time, Dr. Watanabe was the first one up to bat and he gave us a presentation themed on tuberculosis.
According to him, that was the first time for him to diagnosis and treat a (possible) tuberculosis patient, so he had to start off by finding the right ways of differential diagnosis and treatment for tuberculosis with fumbling.
Thankfully enough, he shared the knowledge and insight that he had learned through the case with other registrars without no stint. It seemed that every audience were able to enjoy the fruits of Dr. Watanabe’s efforts.
Also, Dr. Ono, who is a specialist of infection and had participated in our RGPJ last year, attended the presentation as a supervisor, fortunately. Actually, he also shared his fruits with his juniors unstintingly, so everyone there, including Dr. Watanabe, were able to had a greater experience.